值班睡不好,有沒有合意的新番要幹嘛勒,就來更新吧
先從一個急性胸痛的七十歲女性開始講...
這樣的主訴,來急診做個心電圖是已經是業界反射
事實上LBBB (左支術阻斷) 很常造成前導極很深的Q/rS 一以及伴隨著ST段的上升,這和STEMI的診斷有重疊,事實上,會去看Universial definition of MI 第四版的定義,下表的標題,就把BBB的病人排除了
那這些病人萬一有Occlusive (type I MI) 要怎麼診斷?歐洲的最新指引是這樣寫的
如果病人是合併胸痛高度懷疑缺氧的症狀,加上新的(或假設是)LBBB理論上最好還是當作ACS啟動cath lab,但!這麼做的話大部分的病人其實最後證明都不是AMI。(包含下面引用的cohort 大約統計上只有37%的病人最後是AMI)。而沒有典型症狀的病人且血循穩定,其MI風險跟沒有LBBB的病人比其實沒有很多,這一群人可以善用biomaker做風險的評估。
又另一方面如果有AMI的病人,若已經出現LBBB 其預後是比較差的,更需要及時的把血管打通。
所以指引也有提到有些判讀的Criteria可以幫忙
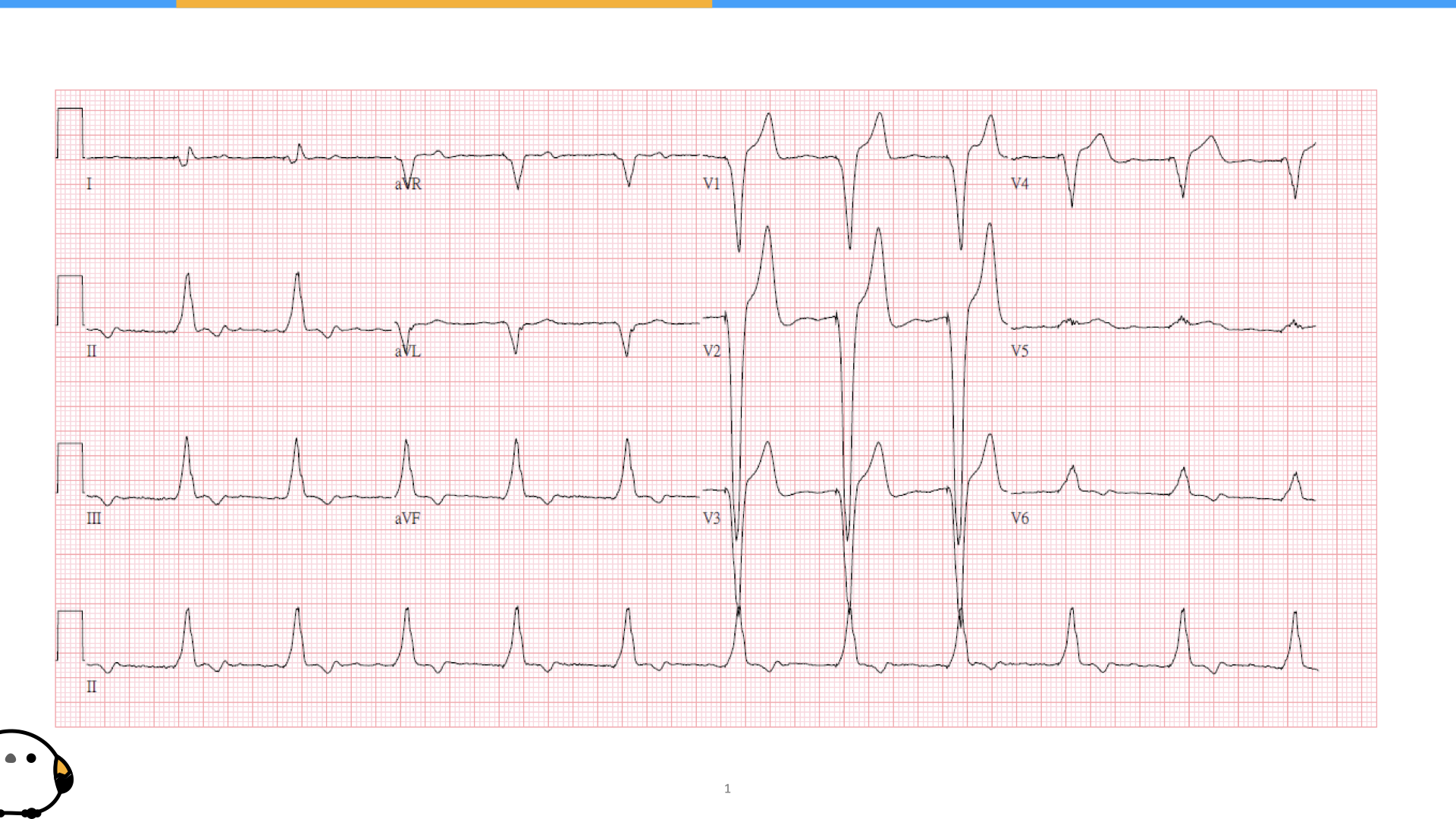
所以回去看病人的第一張心電圖,其實在V5是可以看到ST段有一個的上升,符合各種criteria,
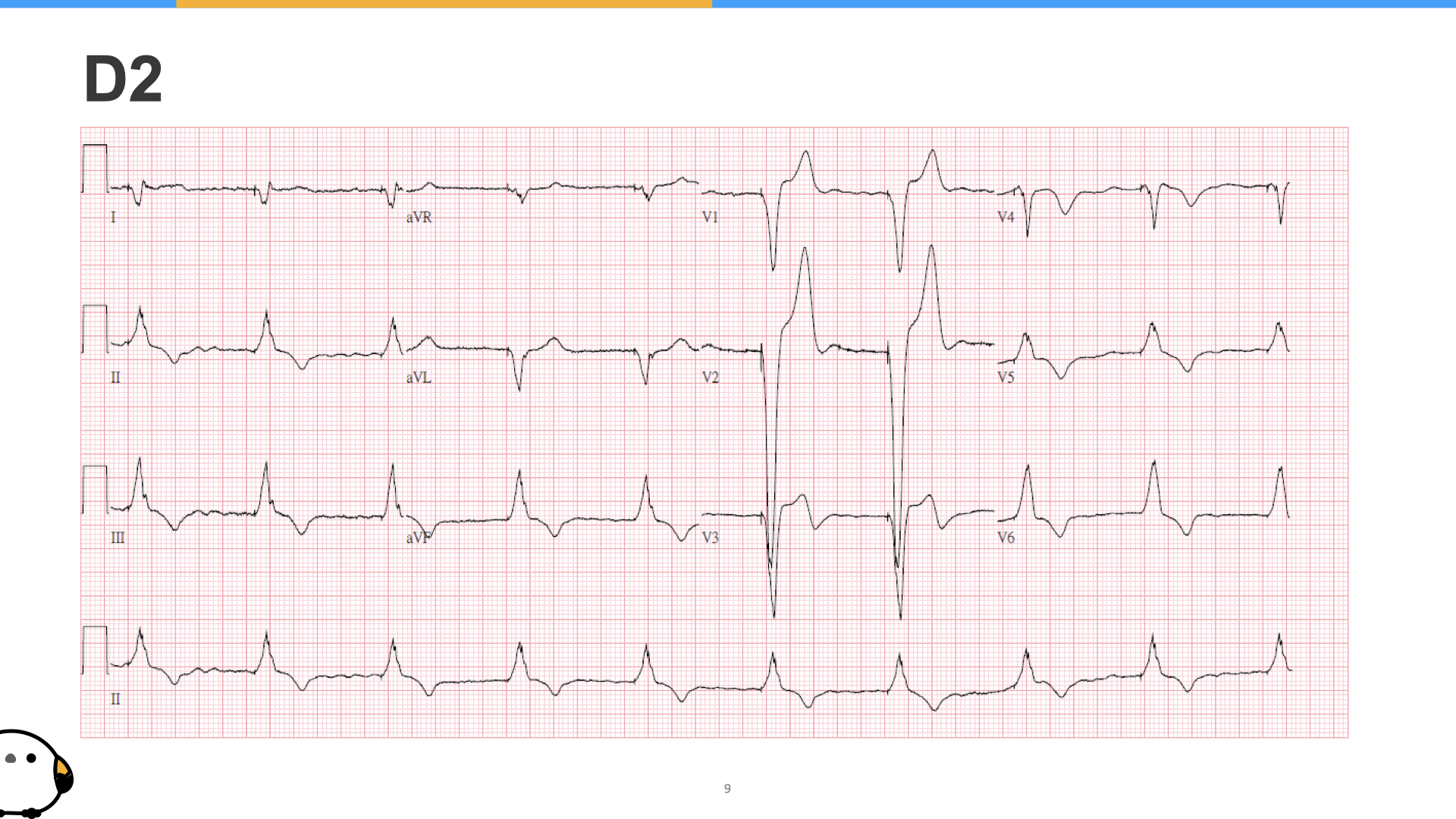
第一張細微的變化,很不幸沒有發現,到了第二張就變明顯了
進來導管室看看如何呢?
進來血管攝影看起來是遠端LAD有一個斷點,確實是AMI。之後處理過之後的心電圖就可以看到時序性的變化
Reference
New Electrocardiographic Algorithm for the Diagnosis of Acute Myocardial Infarction in Patients With Left Bundle Branch Block
J Am Heart Assoc. 2020;9:e015573. DOI: 10.1161/JAHA.119.015573
J Am Heart Assoc. 2020;9:e017119. DOI: 10.1161/JAHA.120.017119
https://pubmed.ncbi.nlm.nih.gov/27618475/
ESC acute coronary syndrome guideline 2023









沒有留言:
張貼留言